在探索人类衰老奥秘的漫长征程中,科学界已经识别出多种分子、细胞和系统的衰老特征。这些发现主要揭示了衰老的内在微观机制,为我们理解“为什么会老”提供了理论基础。然而,从预防医学和功能医学的角度出发,我们更关心另一个问题:如何通过可控制的手段,主动延长健康寿命?在这个方向上,一个被广泛低估却极为关键的指标浮出水面——空腹血糖。根据Aging.ai年龄预测平台对数十万份血液样本的深度学习分析,葡萄糖被列为影响生物学衰老速度的第二大重要生物标志物,仅次于白蛋白。这意味着,在所有其他参数相同的情况下,仅葡萄糖水平的差异,就能让你的身体在生物学上显得比实际年龄更老或更年轻。全球多项百岁老人纵向研究进一步印证这个结论:活到100岁的人群,其空腹血糖水平持续较低——并非极端低血糖,而是处于一个稳定的“最佳范围”,显著优于普通同龄人。更重要的是,这种代谢优势在他们到达百岁生日的几十年前就已经确立。本文系统梳理了血糖影响衰老的科学机制、长寿的最佳控制范围,以及来自前沿研究的实践启示。
一、糖分如何影响细胞衰老
当血液中的葡萄糖水平持续高于最佳值时,即使只是轻度升高,也会触发多种相互叠加的细胞损伤机制:葡萄糖分子与体内的蛋白质、脂质发生非酶促反应,形成晚期糖化终产物(AGEs)。这些异常化合物在组织中不断积累,导致血管硬化、皮肤胶原蛋白损伤(表现为皱纹加速形成)、肾功能受损以及视网膜病变。AGEs的积累速度与血糖水平直接相关,被认为是连接高血糖与衰老表型的核心分子通路之一。升高的葡萄糖水平会加剧线粒体内自由基的产生,造成DNA损伤、细胞膜脂质过氧化以及线粒体功能障碍。线粒体作为细胞的“能量工厂”,其功能衰退正是生物学衰老的标志性特征之一。持续高于最佳值的血糖会激活炎症信号通路(如NF-κB),促使体内释放白介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)等促炎细胞因子。这种沉默的系统性炎症——被称为“炎症性衰老”——是多种年龄相关疾病和整体衰老加速的主要驱动因素。边缘性高血糖会刺激胰腺β细胞分泌更多胰岛素以维持血糖稳定。长期如此,细胞对胰岛素的敏感性逐渐下降,形成胰岛素抵抗。这反过来又进一步升高血糖,形成一个加速上述所有损伤过程的恶性循环。值得注意的是,你可以通过标准血液检查计算出甘油三酯-血糖(TyG)指数(Ln[空腹甘油三酯(mg/dL) × 空腹血糖(mg/dL)/2]),该指数能比单独的空腹血糖更早地预测代谢综合征和胰岛素抵抗风险。
二、空腹血糖为何对衰老至关重要
空腹血糖是指在至少禁食8小时后测量的血液葡萄糖浓度。它是最常规的检查项目之一,也是最容易被低估的衰老预测指标。
空腹血糖不仅仅反映糖代谢状态,它本质上是一个系统性代谢压力的综合指标。当医生查看你的血糖报告时,通常只判断是否落在“正常”范围内(低于100 mg/dL或5.6 mmol/L),或是否达到糖尿病诊断标准(≥126 mg/dL或7.0 mmol/L)。介于两者之间的数值(100–125 mg/dL)被归类为“前驱糖尿病”,往往只得到一句泛泛的“注意饮食”的建议。一项纳入超过5万名参与者、随访时间长达20年的荟萃分析发现,即使空腹血糖处于临床上被认为是“正常”的范围(如90–99 mg/dL或5.0–5.5 mmol/L),其全因死亡风险也已显著高于最佳范围(80–94 mg/dL)的人群。空腹血糖虽然重要,但它只反映了基础状态下的代谢情况。人体每天大部分时间处于餐后状态,因此餐后血糖的管理能力对健康和寿命的影响同样关键。2025年发表的一项大样本前瞻性研究发现:餐后1小时血糖低于170 mg/dL(9.4 mmol/L)的人群,其全因死亡率显著降低,尤其是动脉粥样硬化性心血管疾病和恶性肿瘤导致的死亡。该研究对超过1.5万名参与者进行了中位12年的随访,结果显示,餐后1小时血糖每升高10 mg/dL,心血管死亡风险增加约6%。
另一项经典研究——DECODE和DETECT-2项目协作组对欧洲和亚洲超过2.5万人的数据分析表明,餐后2小时血糖是全因死亡率的独立预测因子,其预测效力甚至超过空腹血糖。当餐后2小时血糖超过140 mg/dL(7.8 mmol/L)时,死亡风险曲线开始明显抬升。此外,一项针对中国中老年人群的前瞻性队列研究(随访10年)发现,餐后2小时血糖处于“正常高值”(7.8–11.0 mmol/L)的个体,其心血管疾病死亡风险比餐后血糖<7.8 mmol/L的个体高出34%。这些发现传达了一个共同的信息:仅控制空腹血糖远不够。身体在进食后处理葡萄糖负荷的能力——即代谢灵活性——对长寿同样至关重要。如果说血糖是舞台上的主角,那么胰岛素就是幕后最关键的“沉默伴侣”。空腹胰岛素水平反映的是你的胰腺需要分泌多少胰岛素,才能将血糖维持在现有水平。低空腹胰岛素意味着高胰岛素敏感性——即身体只需少量胰岛素就能高效处理葡萄糖。一项针对意大利百岁老人及其后代的研究发现,这些长寿个体不仅空腹血糖较低,而且空腹胰岛素水平持续低于5 µU/mL——这是出色胰岛素敏感性和代谢效率的生化标志。
另一项纳入近5000名中年人群、随访15年的前瞻性研究显示,基线空腹胰岛素水平位于最高四分位(>8.5 µU/mL)的个体,其全因死亡率比最低四分位(<4.5 µU/mL)的个体高出近60%,即使他们的空腹血糖仍处于“正常”范围内。这一发现说明:在血糖出现明显升高之前,高胰岛素血症就已经在加速衰老进程。因此,如果你希望全面评估自己的代谢衰老状态,除了测空腹血糖,建议同时检测空腹胰岛素,并计算胰岛素抵抗指数(HOMA-IR = 空腹血糖(mg/dL) × 空腹胰岛素(µU/mL) / 405)。长期以来,人们关注的重点是血糖的绝对水平。然而,最新研究揭示了一个更微妙的视角:血糖的长期稳定性同样至关重要。2022年发表在《Frontiers in Nutrition》上的一项中国百岁老人研究增加了一个关键发现:除了绝对水平,血糖稳定性也与长寿相关。维持正常范围内的平均血糖并且最小化血糖随时间的波动有助于延长寿命。这一发现得到了基础研究的支持。反复的血糖波动——即使平均水平不高——会通过加剧氧化应激和内皮功能损伤,比持续性轻度高血糖造成更严重的心血管损伤。换言之,“过山车式”的血糖曲线对细胞的伤害,可能比一个稳定但略高的平台更大。因此,长寿的最佳代谢策略不是追求某个单次测量的完美数值,而是建立一个能够长期维持的、稳定的血糖稳态系统。
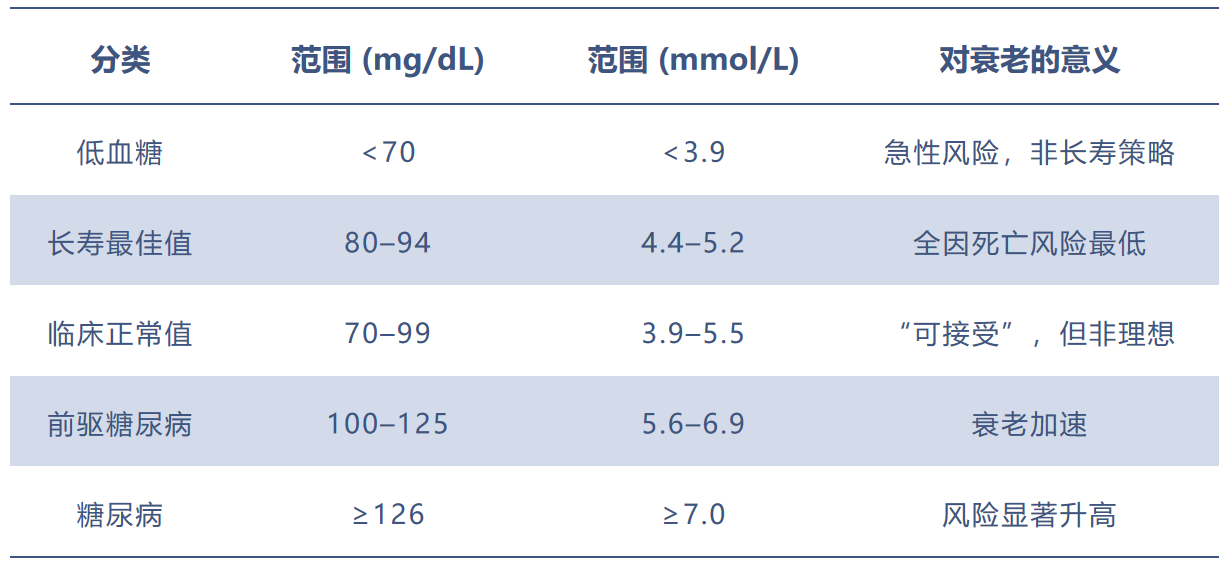
六、临床正常值vs长寿最佳值关键差异传统医学与长寿科学对血糖的判定标准存在本质分歧,临床正常≠长寿最优。
医学上的”正常”范围是统计学定义的:它是”表面健康”人群中95%的人所处的范围。但”表面健康”并不意味着”以最慢速度衰老”。长寿最佳范围(80-94 mg/dL / 4.4-5.2 mmol/L)是通过分析葡萄糖水平与全因死亡率风险比的相关性而确定的。低于80和高于94,风险开始上升——呈现J型曲线,超过100 mg/dL(5.6 mmol/L)后曲线变得越来越陡峭。
七、百岁老人关于血糖的启示
百岁老人研究为上述观点提供了最直观的现实证据。过去二十年间,全球多个百岁老人队列研究得出了高度一致的结论:
1. 血糖低而不极端,稳定最优区间
意大利百岁老人研究(美国生理学会)证实,长寿人群血糖长期维持在 80-94mg/dL(4.4-5.2mmol/L),无低血糖风险,同时规避高血糖致衰损伤,葡萄糖耐量与胰岛素功能堪比年轻人群。《生物老年学》2025 年研究分析 3 万余名老年人数据,也明确百岁老人血糖水平显著低于普通人群,且稳定性更佳。纵向追踪研究发现,百岁老人的最佳血糖状态,并非晚年偶然形成,而是从成年期开始持续维持的代谢习惯,早在百岁生日前几十年,就已确立低胰岛素、稳血糖的核心特征。
2023年《老年科学》杂志对4.4 万名参与者35年随访显示,60 岁时血糖控制优异者,活到100 岁的概率大幅提升。综合上述证据,我们可以清晰地看到:空腹血糖绝非仅仅是糖尿病的筛查指标——它是系统性代谢衰老的核心驱动力之一。从AGEs积累到氧化应激,从慢性炎症到胰岛素抵抗,血糖通过多条通路影响着我们的生物学年龄。更重要的是,长寿最佳范围(4.4–5.2 mmol/L)与传统临床正常值之间存在显著差异,这一差距在数十年的时间尺度上,足以转化为数年的健康寿命差异。与遗传因素不同,血糖是一个高度可干预的变量。通过有针对性的生活方式调整,大多数人可以将自己的血糖水平从“正常但偏高”改善到“长寿最佳范围”。以上图片来自网络,本文旨在分享学习,如有侵权,请联系我们删除,谢谢!



